O que é o Ligamento Cruzado Anterior (LCA)?
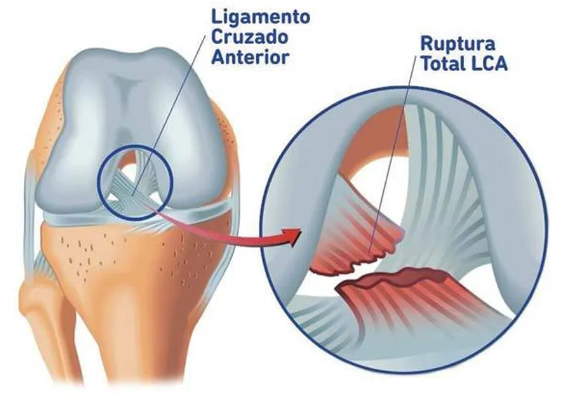
O Ligamento Cruzado Anterior (LCA) é uma estrutura crucial para a estabilidade do joelho, responsável por prevenir o deslocamento excessivo da tíbia em relação ao fêmur. Lesões no LCA ocorrem com frequência em esportes de alto impacto, como futebol, vôlei e basquete, quando há rotação brusca ou mudança de direção.
Indicações de reconstrução do LCA:
A reconstrução do LCA é recomendada para pacientes que sofreram uma ruptura completa do ligamento e apresentam instabilidade no joelho, o que pode comprometer atividades do dia a dia e, principalmente, práticas esportivas. Sem o LCA, o joelho pode falhar em manter a estabilidade durante movimentos simples, como caminhar em terrenos irregulares, subir escadas ou realizar atividades esportivas
Como vejo minha lesão na ressonância?
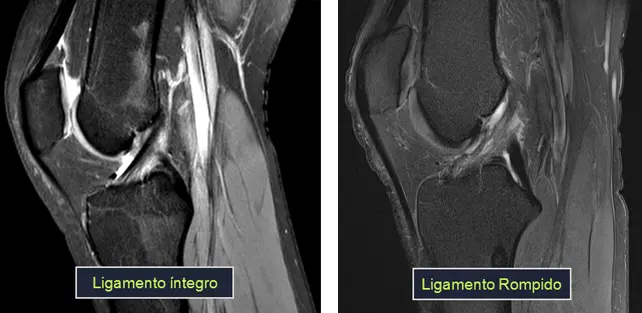
Tipos de lesões do LCA
Lesão parcial: A lesão parcial do LCA ocorre quando apenas uma parte do ligamento é danificada, podendo causar dor e instabilidade leve no joelho. Dependendo do grau de lesão, o tratamento conservador pode ser suficiente.
Lesão completa (ruptura): A ruptura total do LCA ocorre quando o ligamento é completamente rompido. O paciente frequentemente relata ouvir um “estalo” no momento da lesão, seguido de dor intensa e sensação de falseio no joelho. A instabilidade resultante muitas vezes requer reconstrução cirúrgica para restaurar a função normal do joelho.
Importante saber que a instabilidade crônica do joelho irá acelerar o processo de artrose (desgaste articular)
Como é a cirurgia?
- Artroscopia: procedimento minimamente invasivo.

A artroscopia é a técnica utilizada para acessar o interior da articulação do joelho de forma minimamente invasiva, usando pequenas incisões. Durante o procedimento, o cirurgião utiliza uma câmera (artroscópio) para visualizar a articulação e realizar reparos com instrumentos específicos. No caso da reconstrução do LCA, a artroscopia permite a remoção dos fragmentos do ligamento rompido e a preparação do joelho para o novo ligamento (enxerto).
2. Enxerto: tendão utilizado para criar um novo ligamento
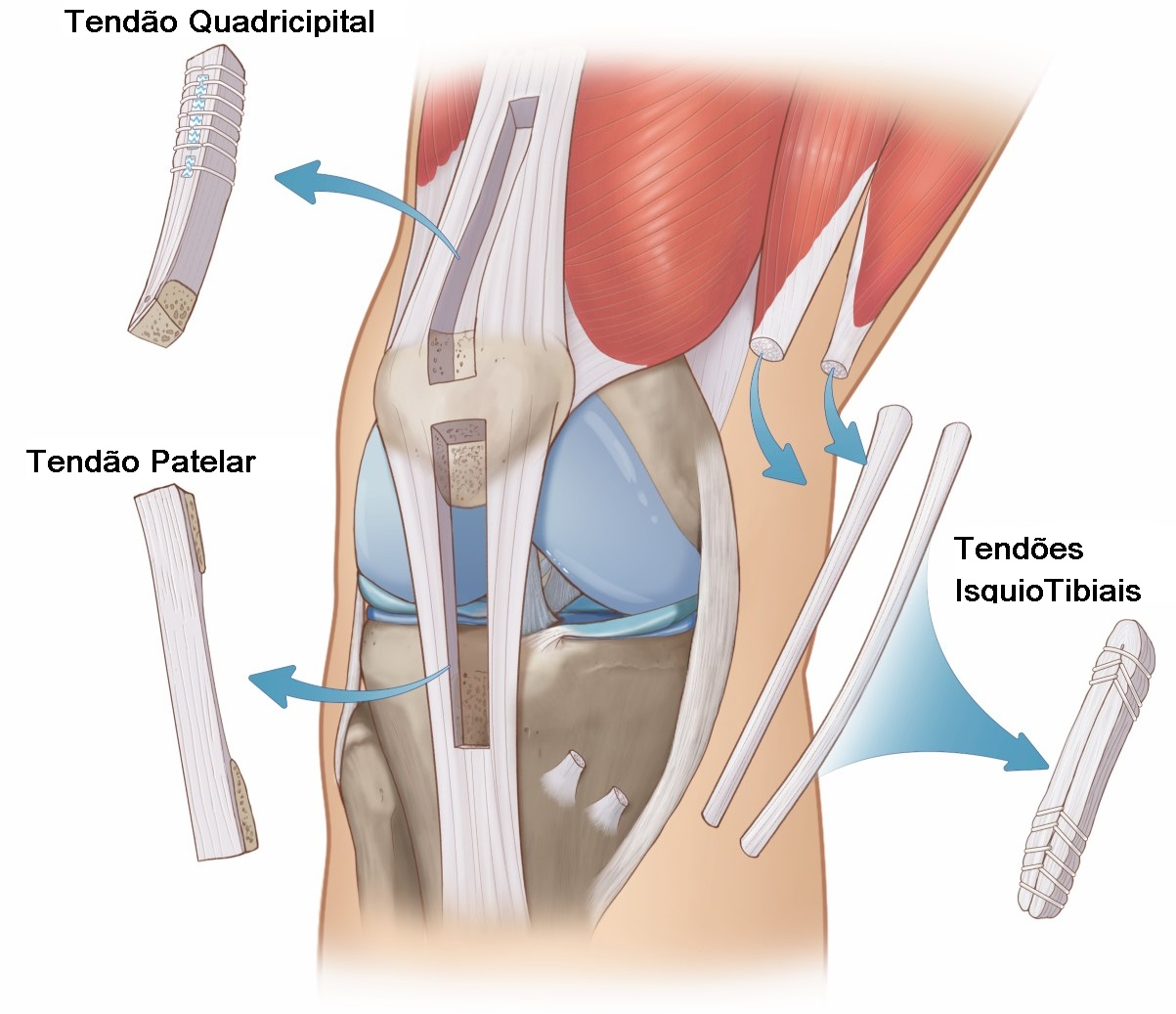
O enxerto é o material utilizado para substituir o LCA rompido.
Existem três principais fontes de enxerto:
- Tendões dos Isquiotibiais: São menos invasivos, com recuperação menos dolorosa, sendo a opção mais comumente escolhida.
- Tendão do Quadríceps ou Reto Femoral: Frequentemente utilizado em reoperações ou casos em que outras opções de enxerto não são viáveis.
- Tendão Fibular: Retirado da região lateral do tornozelo, fornece uma excelente opção adicional para lesões complexas.
- Tendão Patelar: O tendão retirado entre a patela e a tíbia é classicamente usado devido à sua resistência e bom potencial de cicatrização.
Cada tipo de enxerto é escolhido conforme as necessidades do paciente, considerando fatores como atividade física, idade e o tipo de lesão.
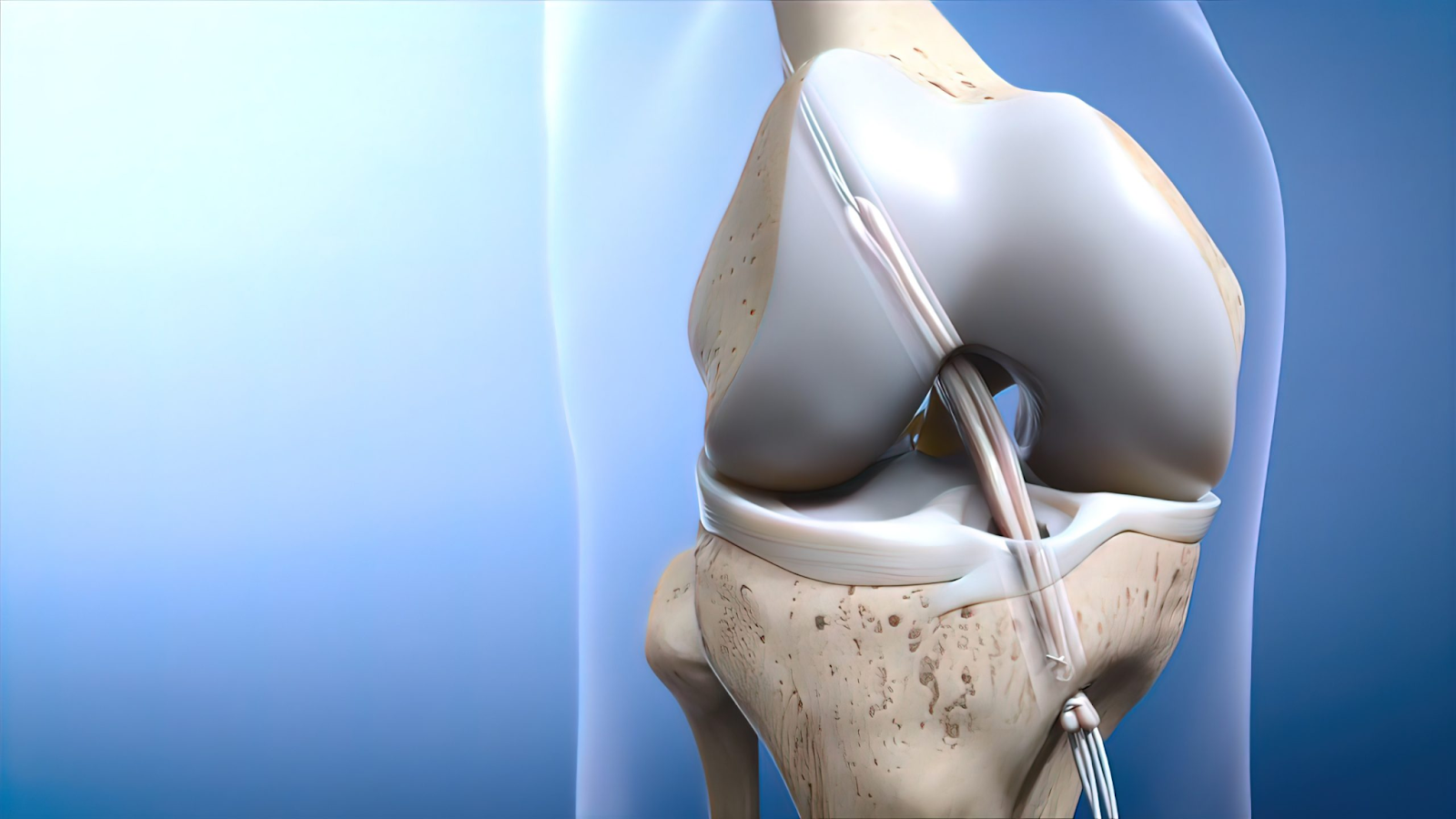
3. Túneis Ósseos: criando o trajeto para a passagem do enxerto
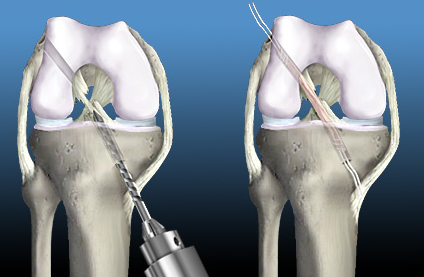
Durante a cirurgia, são feitos túneis ósseos no fêmur e na tíbia para permitir a passagem do enxerto. Esses túneis servem como guias por onde o enxerto será colocado, simulando a posição original do LCA. O correto alinhamento dos túneis ósseos é crucial para garantir a biomecânica adequada do joelho, evitando problemas futuros como instabilidade ou dor.
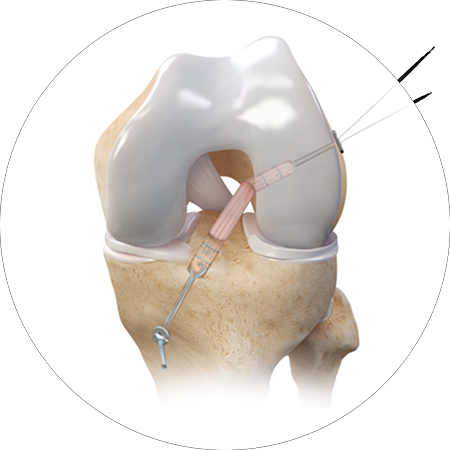
4. Fixação do enxerto: parafuso ou endobutton

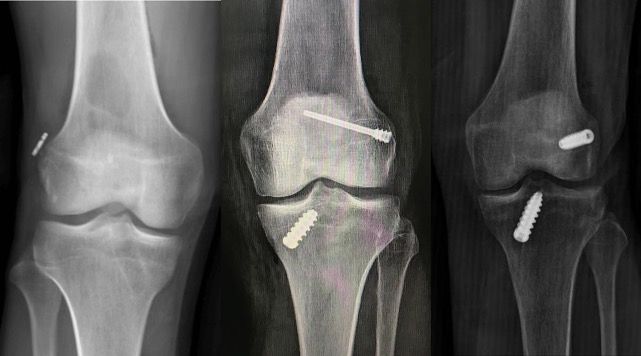

Após o enxerto ser posicionado nos túneis ósseos, ele precisa ser fixado de maneira estável. Existem diferentes métodos de fixação:
- Parafusos de Interferência: São inseridos nos túneis ósseos para prender o enxerto firmemente no osso.
- Endobutton: Um dispositivo colocado na extremidade do túnel, que atua como um “botão” para ancorar o enxerto de forma segura.
Ambos os métodos garantem que o enxerto permaneça em posição enquanto cicatriza e se integra ao osso.
A cicatrização é um processo individual, que varia de pessoa para pessoa, e dependerá do tipo de enxerto utilizado.
Pós-Operatório
O pós-operatório inclui uso de muletas e reabilitação imediata. A fisioterapia é fundamental para a recuperação e segue três fases:
Primeira Fase (0-6 semanas): Controle da dor, redução do inchaço e início dos movimentos de extensão e flexão do joelho de forma controlada.
Segunda Fase (6-12 semanas): Fortalecimento muscular, com foco nos músculos da coxa e nas articulações ao redor.
Terceira Fase (3-6 meses): Reabilitação funcional com retorno gradual aos esportes. Para atividades que envolvem torções, como futebol ou basquete, a liberação pode demorar de 9 a 12 meses, dependendo da evolução.
 Agendar em Curitiba
Agendar em Curitiba



 Agendar em Curitiba
Agendar em Curitiba